Terapia basada en incretinas y riesgo cardiovascular
5 de marzo 2018

TERAPIAS BASADAS EN INCRETINAS
Existen dos tipos de terapias:
- Fármacos que inhiben a la dipeptidil peptidasa-4 (DPP-4): sitagliptina, vildagliptina, linagliptina, saxagliptina y tenelegliptina. Al inhibir la acción de esta enzima, aumentan los niveles del péptido similar al glucagón tipo 1 (GLP-1) y del polipéptido inhibidor gástrico (GIP)
- Fármacos que ejercen o simulan las acciones del (GLP-1): liraglutide (más utilizado) y exenatide. Existen otros fármacos, aun no disponibles en Argentina
I. INHIBIDORES DE LA DPP-4 (iDPP-4)
Al inhibir la enzima DPP-4, aumentan los niveles de GLP1 y GIP, restableciendo sus niveles y/o acción, por lo tanto:
- Aumentan secreción de insulina (en forma independiente de glucosa)
- Inhiben la secreción inadecuada de glucagón
- Tienen un efecto neutro sobre el peso, y descienden la hemoglobina glicosilada (A1c) 0.8% aproximadamente
- No retrasan el vaciamiento gástrico y no quitan el apetito
Efectos cardiovasculares: Es cuestionado si el modesto aumento del GLP-1, debido a la inhibición de la DPP-4, tiene efectos beneficiosos en la fisiopatología de la enfermedad cardiovascular (ECV). A la fecha, 3 estudios sobre seguridad cardiovascular (CV) han sido publicados. Se trata de estudios de no inferioridad, y cumplen con los requisitos de la Food And Drug Administration (FDA) para la aprobación de fármacos antidiabéticos. Estos estudios son:
1. SAVOR-TIMI53 (Saxaglitpin Assessment of Vascular Outcomes Recorded in Patients with Diabetes Mellitus). De mayo 2010 a mayo 2013. Seguimiento medio 2.1 años.
- Estudio randomizado, de fase IV, multicéntrico, doble ciego, controlado con placebo, para evaluar la eficacia y seguridad CV de saxagliptina en diabéticos tipo 2
- 16.492 pacientes con A1c entre 6.5 y 12%, con ECV establecida o con múltiples factores de riesgo CV (hombres ⥠55 años, mujeres ⥠60 años, con uno o más de los factores de riesgo CV: DLP, HTA o TBQ)
- Endpoint primario: 3P-MACE[1]
o El endpoint primario ocurrió en 613 pacientes con saxagliptina y 609 pacientes con placebo: HR = 1.00; 95% IC 0.89 – 1.12; p <0.001 para no inferioridad, y p=0.99 para superioridad
o Más pacientes fueron hospitalizados por insuficiencia cardíaca (IC) con saxagliptina que en el grupo placebo (3.5% vs 2.8%; HR = 1.27; 95% IC, 1.07 – 1.51; p = 0.007), representando un riesgo relativo aumentado del 27%. No se observó aumento de la mortalidad asociada a este evento adverso:
§ A los 6 meses fue del 1.1% vs 0.6% (HR = 1.8; 95% IC, 1.29 – 2.55; p = 0.001)
§ A los 12 meses fue del 1.9% vs 1.3% (HR = 1.46; 95% IC, 1.15 – 1.88; p = 0.002)
o Se especula que el riesgo de hospitalización disminuye a los 10-11 meses de la randomización. En el análisis multivariado, el evento se asoció fuertemente a IC previa, filtrado glomerular menor a 60, o péptido atrial natriurético previamente elevado Los mecanismos no están explicados
2. EXAMINE (Examination of cardiovascular outcomes with alogliptin vs standard of care in patients with diabetes 2 and acute coronary syndrome). De octubre 2009 a junio 2013. Seguimiento medio: 1.5 años.
- Diseño similar al estudio anterior
- 5380 pacientes con A1c entre 6.5 y 11%, con síndrome coronario agudo entre los 15 y 90 días antes de la randomización
- Endpoint primario: 3P-MACE
o El endpoint primario ocurrió en 11.3% para alogliptina vs 11.8% para placebo: HR = 0.96; p <0.001, para no inferioridad, y p=0.32 para superioridad
3. TECOS (Trial Evaluating Cardiovascular Outcomes with Sitagliptin). De diciembre 2008 a diciembre 2014. Seguimiento medio: 3 años.
- Diseño similar al estudio anterior
- 14.735 pacientes con A1c entre 6.5 y 8%, con enfermedad vascular documentada (cerebral, cardíaca o periférica)
- Endpoint primario: 4P-MACE[2]
o El endpoint primario ocurrió en 11.4% (839) para sita vs 11.6% (851) para placebo: HR = 0.98; IC 95%, 089-1.08; p<0.001, para no inferioridad, y p=0.65 para superioridad.
El único estudio para significancia sobre hospitalización por IC fue el SAVOR. Un meta-análisis combinando datos de los 3 estudios mostró que el riesgo de hospitalización por IC no incrementó por gliptinas (623 gliptina vs 546 placebo; HR = 1.14; 95% IC 0.97-1.34)
Los datos combinados avalan la seguridad CV de las gliptinas, aun en pacientes con alto riesgo cardiovascular. Es decir son drogas seguras, que no producen daño cardiovascular, aunque no demostraron superioridad (protección) cardiovascular
Algunos autores sostienen que si los ensayos clínicos fueran más prolongados en el tiempo, probablemente estos fármacos puedan demostrar superioridad. Cabe destacar que vildagliptina no ha sido aprobada por la FDA, ya que no tiene estudios de seguridad cardiovascular (finalizados u “on-going)
II. ANALOGOS DEL GLP-1
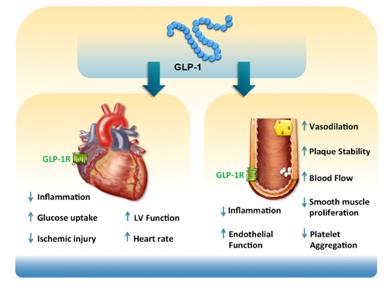
Tanto el GLP-1 como el GIP, intervienen en el la regulación del metabolismo de la glucosa, siendo el GLP-1 el de mayor importancia. Se encuentran receptores para GLP1 (GLP1R) en: células α y β, tracto gastrointestinal, SNC, corazón, pulmón y riñones. Su estímulo activa la adenilclasa, induciendo la producción de AMP cíclico, con su consecuente efecto biológico. El GLP-1 posee entonces efectos pancreáticos y extra-pancreáticos (Figura 1) y efectos directos a nivel del corazón y del sistema vascular periférico (Figura 2).
Figura 1. Efectos pancreáticos y extrapancreáticos del GPL-1. Drucker DJ. Cell Metab. 2016 Jul 12;24 (1):15:30.
Figura 2. Efectos cardiovasculares del GLP-1. Drucker DJ. Cell Metab. 2016 Jul 12;24 (1):15:30.
Características de los análogos del GLP-1:
- Mayor potencia antihiperglucemiante que los inhibidores de DPP-4. Reducción de A1c de 0.8-15%
- Mayor costo que los inhibidores de DPP-4
- Aprobados en Argentina a la fecha:
o Exenatide (Byetta ®): 20 μg/día
o Liraglutide (Victoza ®): 0.6 a 1.8 mg/día
- Favorecen el descenso de peso: 2-5 kg
- Generan saciedad
- Son inyectables (en desarrollo semaglutide oral)
- Los de acción prolongada son de aplicación semanal (excepto liraglutide)
- Generan efectos similares al GLP-1
- Efectos sobre los lípidos y marcadores de inflamación (propiedades antiaterogénicas)
|
Parámetro |
Agonista receptor GLP-1 acción corta |
Agonista receptor GLP-1 acción prolongada. Semaglutide |
|
Agentes |
Exenatide Lixisenatide |
Dulaglutide Exenatide-LAR Liraglutide |
|
Vida media |
2-5 horas |
12 horas-varios días |
|
Secreción de insulina en ayunas |
Estimulación moderada |
Estimulación fuerte |
|
Secreción de insulina postprandial |
Reducción |
Estimulación moderada |
|
Tasa de vaciamiento gástrico |
Desaceleración |
Sin efecto |
|
Hiperglucemia postprandial |
Reducción fuerte |
Reducción moderada |
|
Niveles de glucosa en ayunas |
Reducción moderada |
Reducción fuerte |
Cuadro 1. Características de los agonistas del receptor de GLP-1. Annu Rev Med. 2016;67:245-60.
Abreviaturas: LAR liberación prolongada
Las dos drogas aprobadas y comercializadas en el país son:
- Exenatide (Byetta ®): mimético de la exendina-4, posee un 53% de secuencia idéntica al GLP1. Tiene una vida media de 2.4 horas, motivo por el cual debe administrarse 2 veces por día en forma subcutánea. En EEUU está aprobado para monoterapia. Se inicia 5 µg dos veces al día las primeras 4 semanas, luego se incrementa hasta 10 ug dos veces al día. Tiene mayor impacto en glucemia post prandial y vaciamiento gástrico. Pero también aumenta la secreción de insulina pre prandial y disminuye los niveles de glucemias en ayuno aunque en menor medida en comparación a Victoza. Dosis máxima 20 g/día
- Liraglutide (Victoza ®): comparte un 97% de la secuencia del GLP-1. La adición de un ácido graso de 16 carbonos prolonga la duración de acción a 24 horas: se une de manera reversible a la albúmina y aumenta su estabilidad gracias a la formación de un heptámero mediado por el ácido graso de la cadena lateral. La dosis máxima es de 1.8 mg/día pero se inicia a 0.6 mg por sus efectos adversos (náuseas y vómitos principalmente) y se aumenta semanalmente. Tiene mayor efecto en la glucemia en ayuno. En EEUU liraglutide esta aprobado a 3 mg/día para el tratamiento de la obesidad en pacientes no diabéticos
Al igual que los inhibidores de DPP-4, estos fármacos cuentan con estudios de seguridad cardiovascular (estudios de no inferioridad), cumpliendo con los requisitos de la FDA para su aprobación. A la fecha son 4 los estudios publicados que se comentan a continuación:
1. ELIXA (The Evaluation of Lixisenatide in Acute Coronary Syndrome)
- 6068 pacientes con DBT 2 que sufrieron síndrome coronario agudo reciente
- Lixisenatide no fue inferior a placebo para el endpoint primario 4P-MACE
- No mostró superioridad (protección cardiovascular) para el endpoint primario
- No se observó mayor riesgo de IC (HR = 0.96, IC del 95% de 0.75-1.23), no hubieron cambios significativos en la presión arterial y la frecuencia cardíaca
2. LEADER (Liraglutide and Cardiovascular Outcomes in Type 2 Diabetes)
- 9340 pacientes con DBT 2 y alto riesgo cardiovascular se randomizaron a liraglutide (1.8mg o la máxima dosis tolerada) vs placebo
- Pacientes ⥠50 años con al menos una condición CV coexistente (enfermedad coronaria, ACV, enfermedad vascular periférica, insuficiencia renal estadio 3 a mayor, insuficiencia cardiaca clase funcional II o III) (81.3% de los pacientes), o edad â¥60 años con al menos un factor de riesgo CV (micro o proteinuria, HTA con hipertrofia ventricular izquierda, disfunción ventricular sistólica o diastólica, índice tobillo-brazo menor a 0.9[3])
- El outcome primario fue: 3P-MACE
- La media de seguimiento fue 3.8 años
- El outcome primario ocurrió con menor frecuencia, en forma significativa en el grupo liraglutide: 13% vs 14.9% (HR, 0.87; IC de 95%, 0.78 a 0.97; p<0.001 para no inferioridad; p=0.01 para superioridad):
o Muerte de causa CV: 4.7% liraglutide vs 6.0% placebo (HR, 0.78; 95% de IC, 0.66 a 0.93; p=0.007)
o Muerte por cualquier causa: 8.2% vs 9.6% (HR, 0.85; 95% de IC, 0.74 a 0.97; p=0.02)
- El Infarto de miocardio y stroke no fatales, y hospitalización por IC fueron de manera no significativa menos frecuentes con liraglutide que con placebo
- Sorpresivamente se observó menor incidencia de outcomes renales, en particular nuevos casos de macroalbuminuria persistente; pero también se observó de manera no significativa nuevos casos de retinopatía
3. SUSTAIN-6 (Semaglutide and Cardiovascular Outcomes in Patients with Type 2 Diabetes)
- 3297 pacientes con diabetes tipo 2 randomizados a recibir semaglutide semanal (0.5 o 1 mg) o placebo, durante 104 semanas. Estudio de no inferioridad a placebo para el outcome primario. El 83% de los pacientes tenían enfermedad cardiovascular establecida y/o insuficiencia renal crónica
- Outcome primario: 3P-MACE. El margen de no inferioridad fue de 1.8 para el límite superior de un 95% de IC del HR
- El outcome primario ocurrió con semaglutide 6.6% vs 8.9% con placebo (HR, 0.74; IC de 95%, 0.58 a 0.95; p<0.001 para no inferioridad, p=0.02 para superioridad):
o IAM no fatal: 2.9% semaglutide vs 3.0% placebo (HR, 0.74; 95% de IC, 0.51 a 1.08; p=0.12)
o Stroke no fatal: 1.6% vs 2.7% (HR, 0.61; 95% de IC, 0.38 a 0.99; p=0.04)
o Muerte CV: similar en ambos grupos
- El empeoramiento de la nefropatía fue menor con semaglutide, pero las complicaciones por retinopatía (hemorragia vítrea, ceguera, o condiciones que requieran tratamiento con agentes intravítreos o fotocoagulación) fueron significativamente mayores (HR, 1.76; IC de 95%, 1.11-2.78; p=0.02)
- Se concluye que en los pacientes con DBT 2 con alto riesgo CV, las tasas de muerte CV, IAM y stroke no fatales, fueron significativamente menores en los grupos con semaglutide vs placebo, outcome que confirma la no inferioridad de semaglutide
4. ESTUDIO EXSCEL (Exenatide Study of Cardiovascular Event Lowering Trial)
- 14752 pacientes con DBT 2, de los cuales el 71% (10782 pacientes) tenían enfermedad CV previa, se randomizaron a placebo vs exenatide de liberación extendida de aplicación semanal (2 mg)
- Seguimiento por 3.2 años
- El outcome primario fue 3P-MACE (muerte de causa CV, IAM o stroke no falales)
- Ocurrió en el grupo exenatide semanal vs placebo: 11.4% (839 de 7356 pacientes; 3.7 eventos por 100 personas-año) vs 12.3% (905 de 7396 pacientes; 4.0 eventos por 100 personas-año) respectivamente. El HR fue de 0.91; 95% IC, 0.83 a 1.00)
- Seguridad: no fue inferior a placebo (p<0.001)
- Eficacia: no fue superior a placebo (p=0.06)
En síntesis, tanto LEADER (liraglutide), como SUSTAIN-6 (semaglutide), mostraron superioridad (protección) cardiovascular. Los demás análogos fueron neutros o bien mostraron tendencia a protección cardiovascular.
Los mecanismos serían: (Int J Cardiol. 2017 Aug 15;241:302-310. Diabetes Care. 2017 Jul;40(7):821-831)
- Control glucémico. En los distintos estudios, los pacientes tratados con droga activa tuvieron A1c significativamente menor con respecto a placebo (1% SUSTAIN-6, 0.4% LEADER). Es poco probable que esas diferencias en la A1c durante 2-4 años puedan explicar las diferencias en los outcomes primarios (MACE)
- Prevención de la ateroesclerosis. La reducción de eventos CV en LEADER y SUSTAIN-6 comenzó 1-2 años luego de iniciada la terapia y aumentó desde ese momento. Este tiempo concuerda (es reminiscente) con otras terapias que disminuyen la ateroesclerosis (estatinas o agentes antihipertensivos). Esto sugiere potenciales mecanismos anti-aterotrombóticos tales como reducción de peso, de la presión arterial, de la glucemia, insulinoresistencia e inflamación, y mejoras en el perfil lipídico, lo que retrasaría la progresión de la enfermedad aterotrombótica. Los análogos del receptor de GLP-1 también mejoran varios factores de riesgo CV como la obesidad, la TA sistólica, DLP, inflamación y grasa visceral
- LEADER: mejora en el peso -2.3 kg y TA sistólica -1.2 mmHg
- SUSTAIN-6: mejora en el peso -3.6-4.9 kg, y TA sistólica -3.4-5.4 mmHg
- El colesterol LDL no fue reportado en ambos estudios. De cualquier manera, todos estos cambios en los factores de riesgo CV no llegan a explicar la reducción del outcome primario del 13% para LEADER y del 26% para SUSTAIN-6.
- Acción directa sobre el sistema CV. Los receptores de GLP-1 se expresan en vasos sanguíneos y en el miocardio, y el GLP-1 y los análogos pueden afectar directamente la función CV por varios mecanismos:
- Acción directa sobre el miocardio. En humanos la administración de GLP1 resulta en un aumento significativo de la captación de glucosa por el miocardiocito tanto en reposo como en ejercicio en sujetos no obesos. Este efecto se altera en pacientes con obesidad y diabetes mellitus. Como hallazgo inesperado, no se encontraron receptores de GLP1 en miocardiocitos ventriculares en ratas, por lo tanto se sugiere la existencia de señales alternativas al receptor producidas por los análogos del GLP-1.
- Acción directa sobre vasos sanguíneos, mediante la producción de óxido nítrico, causando vasodilatación y aumento del flujo coronario. Especialmente en pacientes con enfermedad cardíaca previa, puede reducir la isquemia, tamaño del infarto y riesgo de arritmias. Un estudio reciente mostró que la infusión de GLP-1 aumenta el flujo sanguíneo en pequeños vasos en el músculo esquelético y corazón de personas sin intolerancia a la glucosa. Y también fue demostrado el aumento del flujo en vasos coronarios pequeños luego de isquemia miocárdica, lo que reduciría el área de infarto.
- Cambios en el balance del sistema nervioso. Los análogos de GLP-1 demostraron que estimulan el sistema nervioso parasimpático, lo que podría explicar el efecto cardioprotector observado en estos estudios.
- Acción hemodinámica para reducir riesgo CV. No se observó con éstos fármacos, a diferencia de lo observado con los agentes glucosúricos (inhibidores SGLT2).
A continuación se intentará explicar el por qué de las diferencias en los resultados sobre el impacto cardiovascular de las distintas terapias basadas en incretinas.
¿SON LOS EFECTOS PROTECTORES CV DE LAS TERAPIAS BASADAS EN INCRETINAS UN EFECTO DE CLASE?
Por ahora no es posible determinar si los beneficios CV observados en LEADER o SUSTAIN-6 son un efecto de clase o los inherentes a cada agente específico. Se espera que estudios on-going de outcomes CV puedan aportar más datos.
Los estudios previos sobre outcomes CV que actúan sobre el eje incretínico con efecto neutro fueron con inhibidores DPP-4 (sita, saxa y alogliptina) y con lixisenatide. Una explicación para este efecto neutro sería que estos fármacos (iDPP-4) causan un modesto aumento del GLP-1 circulante (~30 pmol/L), mientras que los análogos causan niveles plasmáticos más altos (Ë100 pmol/L).
Los niveles plasmáticos de GLP-1 son bajos en el estado de ayuno, en el rango de 5-10 pmol/l, aumentando rápidamente luego de la ingesta a 15-50 pmol/l. Los niveles circulantes de GLP-1 disminuyen debido a la inactivación enzimática por parte de la DPP-4 y a su eliminación renal.
Por otro lado, liraglutide y semaglutide, y no lixisenatide, son los únicos en demostrar de manera significativa reducción de morbilidad CV; pero con liraglutide se observó reducción significativa de la mortalidad CV, mientras que con semaglutide se observó reducción significativa de stroke.
Todas estas discrepancias se podrían explicar por varios factores:
Diferencias en las poblaciones estudiadas:
- ELIXA enroló a pacientes con síndrome coronario agudo previo, mientras que LEADER y SUSTAIN-6, a sujetos con enfermedad CV establecida o con múltiples factores de riesgo
- Los pacientes de LEADER y SUSTAIN-6 con respecto a ELIXA tenían mayor edad, A1c, IMC, y duración de la diabetes. Análisis de los subgrupos con liraglutide y semaglutide sugieren que la A1c y la duración de la diabetes no tendrían mayores efectos, y que la mayor edad puede haber reducido el beneficio visto por liraglutide, pero no con semaglutide. Pero un IMC más alto al inicio, se asoció con una mayor reducción en los eventos CV con LEADER y no con SUSTAIN-6
Diferencias sobre los factores de riesgo CV:
- A1c: la reducción fue mayor en SUSTAIN-6 comparado con los demás estudios
- PA sistólica: la reducción fue más sustancial en SUSTAIN-6. En los demás fue leve
- Pérdida de peso: la reducción fue mayor en SUSTAIN- 6 (y clínicamente relevante). Fue mayor para LEADER que para ELIXA
- Lípidos: SUSTAIN-6 tuvo una mejora significativa en colesterol HDL y triglicéridos. Los demás estudios no estudiaron el perfil lipídico
- Frecuencia cardíaca: se observó un leve aumento en la FC con LEADER y SUSTAIN-6
Diferencias farmacocinéticas:
- Lixisenatide tiene una vida media corta (4 horas): los pacientes no estarían cubiertos con altos niveles de GLP-1 durante la mayoría del día. La estructura química tiene una analogía 50% similar al GLP-1 nativo
- Exenatide: mimético de la exedina-4 que posee un 53% de secuencia idéntica al GLP1. Tiene una vida media de 2.4 horas
- Exenatide semanal: está contenido en microesferas que tienen el diámetro del cabello humano, y están hechas del mismo material que el de las suturas disolubles. La droga se libera por difusión durante la disolución del material que compone la microesfera. Debe ser administrado a través de una aguja de calibre 23 luego de ser vigorosamente agitado
- Liraglutide 97% de analogía, vida media 13 horas
- Semaglutide: 94 % de analogía, vida media 1 semana
En síntesis, quizá la protección cardiovascular observada con semaglutide y liraglutide se deba a que tienen mayor acción sobre los factores de riesgo cardiovascular, comparada con los restantes análogos de GLP-1. Pero la mayor analogía de la estructura química con GLP-1 de semaglutide y liraglutide en relación a lixisenatide y exenatide, parece ser un factor determinante.
¿EXISTE EFECTO CV ADITIVO DE LA COMBINACIÃN CON MÃLTIPLES AGENTES?
Los efectos beneficiosos CV de los inhibidores del cotransportador sodio-glucosa tipo 2 (iSGLT 2) son principalmente hemodinámicos y reducen la mortalidad CV, mientras que los de los análogos de GLP-1 y pioglitazona se deberían a acción directa sobre la vasculatura (aterogénesis). Entonces, sería plausible que la combinación de estos fármacos tuvieran efectos CV aditivos y o sinérgicos sobre estos componentes del MACE. Pero cabe destacar que aún no existen estudios sobre asociaciones de fármacos para mayor protección CV.
Conclusiones
Los análogos de GLP1 y los iDPP-4 son drogas que en los últimos años han cambiado el manejo de la DBT, utilizándose como segunda línea en el algoritmo de la diabetes 2, con beneficios demostrados y estudios CV que avalan su seguridad.
Sin riesgo de hipoglucemias y con pocos efectos adversos, son drogas de elección para el paciente diabético tipo 2 (sin límites de edad y ajustados a función renal), que con cambios de estilo de vida y metformina no han podido alcanzar el control glucémico.
Tal ha sido el impacto de los estudios sobre protección cardíaca (para ciertos análogos de GLP-1 e inhibidores de SGLT), que en los últimos años, se han modificado los algoritmos de tratamiento de la diabetes tipos 2. En las guías ADA 2018 se lee:
"En pacientes con diabetes tipo 2 y enfermedad cardiovascular aterosclerótica establecida, la terapia antihiperglucémica debe comenzar con cambios del estilo de vida y metformina y posteriormente incorporar un agente probado para reducir los eventos cardiovasculares adversos mayores y la mortalidad cardiovascular (actualmente empagliflozina y liraglutida), después de considerar factores específicos del paciente y la droga . A."
"En pacientes con diabetes tipo 2 y enfermedad cardiovascular aterosclerótica establecida, después de los cambios del estilo de vida y la metformina, se puede considerar que el agente antihiperglucémico canagliflozina reduce los eventos cardiovasculares adversos principales, según factores específicos del fármaco y del paciente. C"
Bibliografía citada:
[1] 3P-MACE (Evento cardiovascular adverso mayor de sus siglas en inglés): muerte CV, IAM no fatal y stroke no fatal
[2] 4P-MACE (Evento cardiovascular adverso mayor de sus siglas en inglés): muerte CV, IAM no fatal, stroke no fatal más angina inestable que requiera hospitalización)
[3] El índice tobillo brazo comprara TA sistólica entre el tobillo y brazo y predice riesgo CV. Si es < 1 habla de enfermedad vascular periférica y si es < 0.3 habla de severidad
Copyright 2018. Endoweb.net. Revisión por los doctores: María Virginia Saiach Audero y Santiago Bruzone. Citar este artículo: Terapia basada en Incretinas y riesgo cardiovascular. – ENDOweb– 7 de marzo de 2018


Comentarios (-)
Todavía no hay comentarios en este artículo. ¡Nos encantaría conocer tu opinión!