Régimen estándar vs cíclico con teriparatide y denosumab como tratamiento de la osteoporosis
15 de octubre 2019
Standard vs Cyclic Teriparatide and Denosumab Treatment for Osteoporosis: A Randomized Trial. Cosman F, McMahon D, Dempster D, et. al. J Bone Miner Res. 2019 Aug 16. doi: 10.1002/jbmr.3850.
Resumen
En ausencia de un agente antirresortivo, la administración cíclica de teriparatide no aumenta la densidad mineral ósea (DMO) más que la terapia diaria estándar. Dado que el denosumab es un potente agente antirresortivo, planteamos la hipótesis de que podría ser óptimo para maximizar las ganancias óseas con teriparatide en forma cíclica. En este protocolo de 3 años, 70 mujeres posmenopáusicas con osteoporosis fueron aleatorizadas a recibir 18 meses de teriparatide, seguido de 18 meses de denosumab (tratamiento estándar); o 3 ciclos separados de 12 meses constando de 6 meses de teriparatide seguidos de 6 meses de denosumab (tratamiento cíclico). Las mediciones de la densitometría mineral ósea (DMO) de columna lumbar (LS), cadera total (TH), cuello femoral (FN) y radio 1/3 (RAD) se realizaron cada 6 meses y una densitometría corporal total (TBBM) a los 18 y 36 meses. Las características descriptivas basales no difirieron entre los grupos (edad media 65 años, puntuación T-Score -2.7 en LS). En el grupo estándar, los incrementos de DMO a los 36 meses fueron: LS 16%, TH 4%, FN 3% y TBBM 4.8% (todos p <0.001 vs línea de base). En el grupo cíclico, los incrementos de 36 meses de DMO fueron similares: LS 12%, TH 4%, FN 4%, TBBM 4.1% (todos p <0.001 vs línea de base). A los 36 meses, el tratamiento estándar produjo un aumento de la DMO de LS ligeramente mayor que con la forma cíclica (p = 0.04), pero a los 18 meses, en el grupo cíclico, no hubo disminución en RAD o TBBM (p = 0.007 y <0.001, respectivamente vs el tratamiento estándar). Aunque el régimen cíclico no mejoró la DMO en comparación con el estándar a los 36 meses, pareció haber un beneficio a los 18 meses, especialmente en los sitios esqueléticos donde predomina el hueso cortical. Esto podría ser clínicamente relevante en pacientes con alto riesgo de inminente de fractura, particularmente en sitios no vertebrales.
Comentario
Los agentes anabólicos estimulan la formación ósea y reducen las fracturas rápidamente, siendo apropiados para pacientes con alto riesgo de fractura inminente o recurrente. Teriparatide (TPD) estimula especialmente la formación ósea a lo largo de 24 meses de administración, lo que da como resultado un aumento de la densidad mineral ósea (DMO) y mejoría de la microarquitectura. La formación predomina durante los primeros 6 meses; evidenciándose en los marcadores de formación ósea, que aumentan proporcionalmente más que los de resorción. Los datos histomorfométricos muestran que el efecto sobre la tasa de formación ósea es temprano, con una actividad máxima observada después de 3 a 6 meses de TPD en la zona endocortical.
En un esfuerzo por maximizar el aumento de la DMO con TPD, se ha probado previamente un enfoque cíclico. En mujeres que recibieron ciclos cortos de TPD y en ausencia de un agente antirresortivo, la DMO disminuyó durante los períodos sin TPD. Se presume entonces que la administración de TPD cíclico podría optimizarse mediante el uso de un agente antirresortivo. El denosumab (Dmab), un inhibidor del ligando RANK que suprime la diferenciación, activación y supervivencia de los osteoclastos, es rápidamente reversible y, por lo tanto, podría ser el mejor agente para optimizar las ganancias de DMO alternando con TPD en forma cíclica.
La hipótesis principal es que el incremento en la DMO de la columna vertebral debería ser mayor en mujeres aleatorizadas para recibir el régimen cíclico, en comparación con una secuencia estándar.
Este estudio de diseño paralelo aleatorizado de tres años, evaluó el efecto de la terapia secuencial con TPD y Dmab sobre la DMO y los marcadores de recambio óseo cuando los tratamientos se administraron en secuencia estándar (TPD durante 18 meses seguido de Dmab durante 18 meses) versus un régimen cíclico (tres ciclos de 1 año, de 6 meses de TPD subcutáneo diario, cada uno seguido de una inyección subcutánea de Dmab) Ver Fig 1. Ambos grupos recibieron las mismas dosis acumuladas de TPD y Dmab, y durante el mismo período de tiempo total.

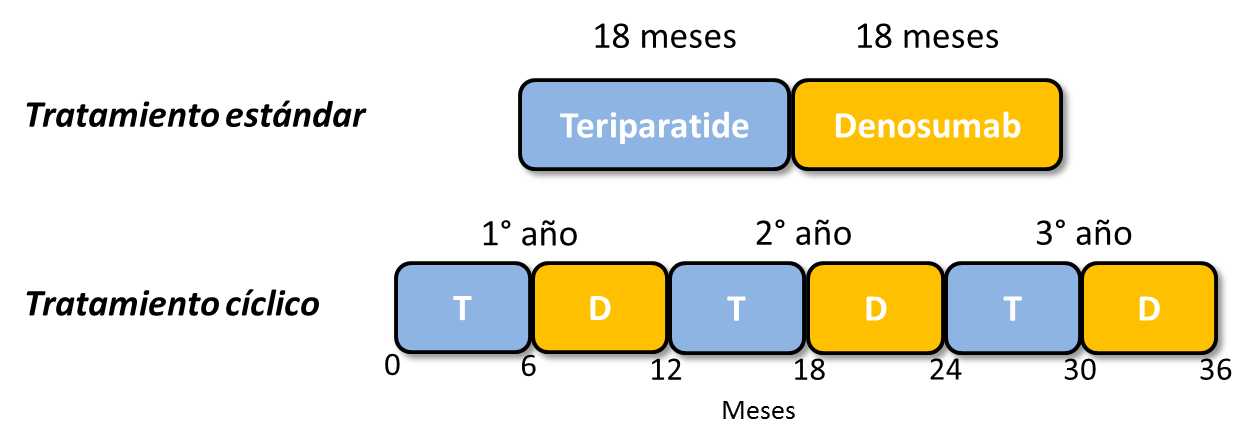
Fig 1: Diseño del tratamiento estándar vs el tratamiento cíclico
Se incluyeron mujeres posmenopáusicas mayores de 45 años de edad con un diagnóstico de osteoporosis que no estuvieran recibiendo medicación. La osteoporosis se definió por un T-Score ⤠-2.5 en la columna lumbar (+ de 2 vértebras evaluables), cadera total o cuello femoral, o deformidad vertebral confirmada radiográficamente o relacionada con osteoporosis previa con T-Score <-1.5 en al menos un sitio esquelético. Se requirió que tuvieran niveles séricos normales de calcio, PTH, fosfatasa alcalina ósea y 25OHD > 30 ng/ml. En los pacientes que tenían niveles inferiores de 25OHD, se los suplementó hasta alcanzar valores > a 30.
Los criterios de exclusión incluyeron fracturas vertebrales múltiples o cambios degenerativos lumbares severos con menos de 2 vértebras lumbares evaluables, y el uso actual de medicamentos para la osteoporosis. También se excluyó el uso de terapia hormonal / estrógeno, raloxifeno o calcitonina en los 3 meses anteriores; uso previo de bifosfonatos orales por más de 4 meses en los 2 años anteriores o más de 5 años en total en los 10 años anteriores. Fueron excluidas pacientes que tuvieran contraindicaciones para el uso de TPD o Dmab.
Las pacientes fueron asignados al azar en una proporción 1:1. Los participantes y los proveedores de atención no estaban cegados a la intervención, pero si lo estaban aquellos que evaluaban los resultados (marcadores de recambio óseo y densidad ósea). La DMO se midió en la columna lumbar (LS), la cadera total (TH), el cuello femoral (FN) y el radio 1/3 (RAD) mediante DXA cada 6 meses. Las mediciones de DXA corporal total (TBBM) se realizaron a los 18 y 36 meses. Los marcadores de formación ósea (P1NP) y de resorción ósea (CTX) se midieron en sangre cada 3 meses.
Las características basales no difirieron entre los grupos. La edad media fue de 65 años, el puntaje T-Score promedio de columna lumbar fue -2.7 y de cadera total fue -1.7. El 21% de las pacientes tenía antecedentes de fracturas no vertebrales luego de un traumatismo de bajo impacto, y el 16% tenía fractura vertebral prevalente confirmada radiográficamente.
Resultados:
Marcadores de recambio óseo: En el régimen estándar, durante el tratamiento con TPD, los niveles de P1NP aumentaron y se estabilizaron entre los 6-18 m, con una ligera disminución después de 6 m tanto para P1NP como para CTX. Ambos marcadores disminuyeron rápidamente después del inicio de Dmab. En el grupo cíclico, los incrementos de CTX en suero durante el segundo y tercer ciclos fueron mayores que los observados durante el primer ciclo (asociado con niveles basales más bajos), mientras que las respuestas de los marcadores de formación fueron similares durante los 3 ciclos. Ver Fig 2

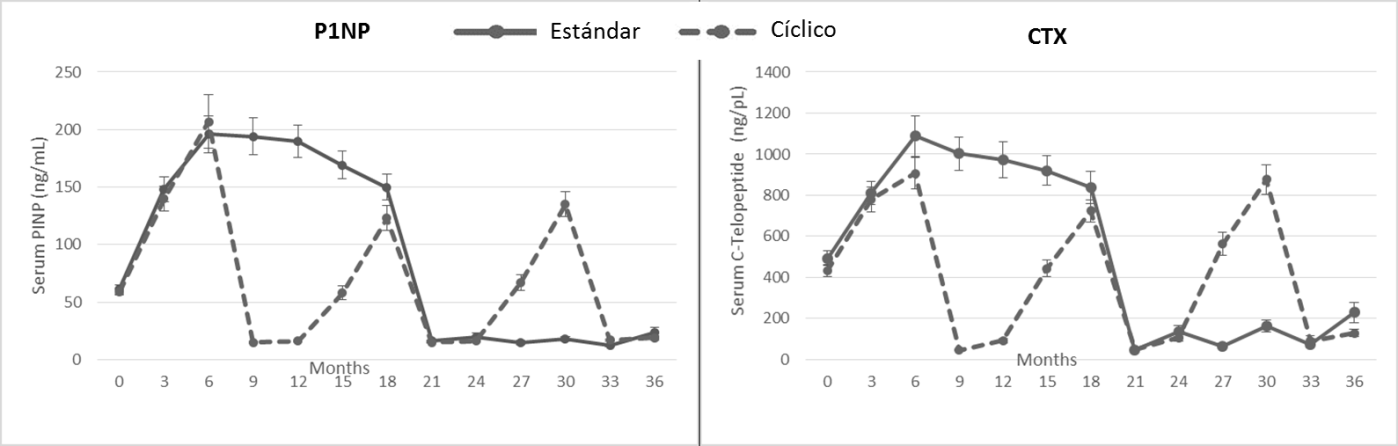
Fig 2: Marcadores de recambio óseo
Densitometría mineral ósea: A los 36 meses, el régimen estándar aumentó la DMO en todos los sitios esqueléticos (excepto el radio) de la siguiente manera: LS 16%, TH 4%, FN 3% y TBBM 4.8% (todos p <0.001) y RAD -0,4%. El régimen cíclico aumentó la DMO en un grado similar: LS 12%, TH 4%, FN 4% y TBBM 4.1% (todos p <0.001); RAD aumentó 1.5%. A los 36 m, hubo un aumento ligeramente mayor en la columna con el régimen estándar (p = 0.04), pero no se observaron diferencias significativas en la DMO de cadera. Hubo una ligera disminución en RAD con el tratamiento estándar versus un aumento con el régimen cíclico a los 36 meses (p = 0,10). A los 18 m, el régimen cíclico evitó los descensos en RAD observados con el régimen estándar (diferencias de grupo 0.007 y p <0.001, respectivamente). Ver Fig 3
Ambos tratamientos fueron bien tolerados. No hubo muertes en ninguno de los grupos ni diferencias grupales en los eventos adversos habituales ni en los graves. Solo 5 pacientes tuvieron fracturas relacionadas con la osteoporosis durante el estudio: 3 en el grupo estándar (clavícula; intertrocantérea y muñeca) y 2 en el grupo cíclico (costilla y codo).
Este estudio indica que durante 36 meses, el régimen cíclico alternando 6 meses de TPD con 6 meses de Dmab no aumentó la DMO significativamente más que una secuencia estándar de 18 meses de TPD seguida de 18 meses de tratamiento con Dmab. Sin embargo, a los 18 meses, hubo un beneficio aparente del régimen cíclico en los sitios más corticales, particularmente el radio 1/3. Este enfoque cíclico podría ser apropiado para algunos pacientes que tienen un riesgo inminente y particularmente alto de fractura, especialmente en sitios esqueléticos no vertebrales con predominancia cortical.

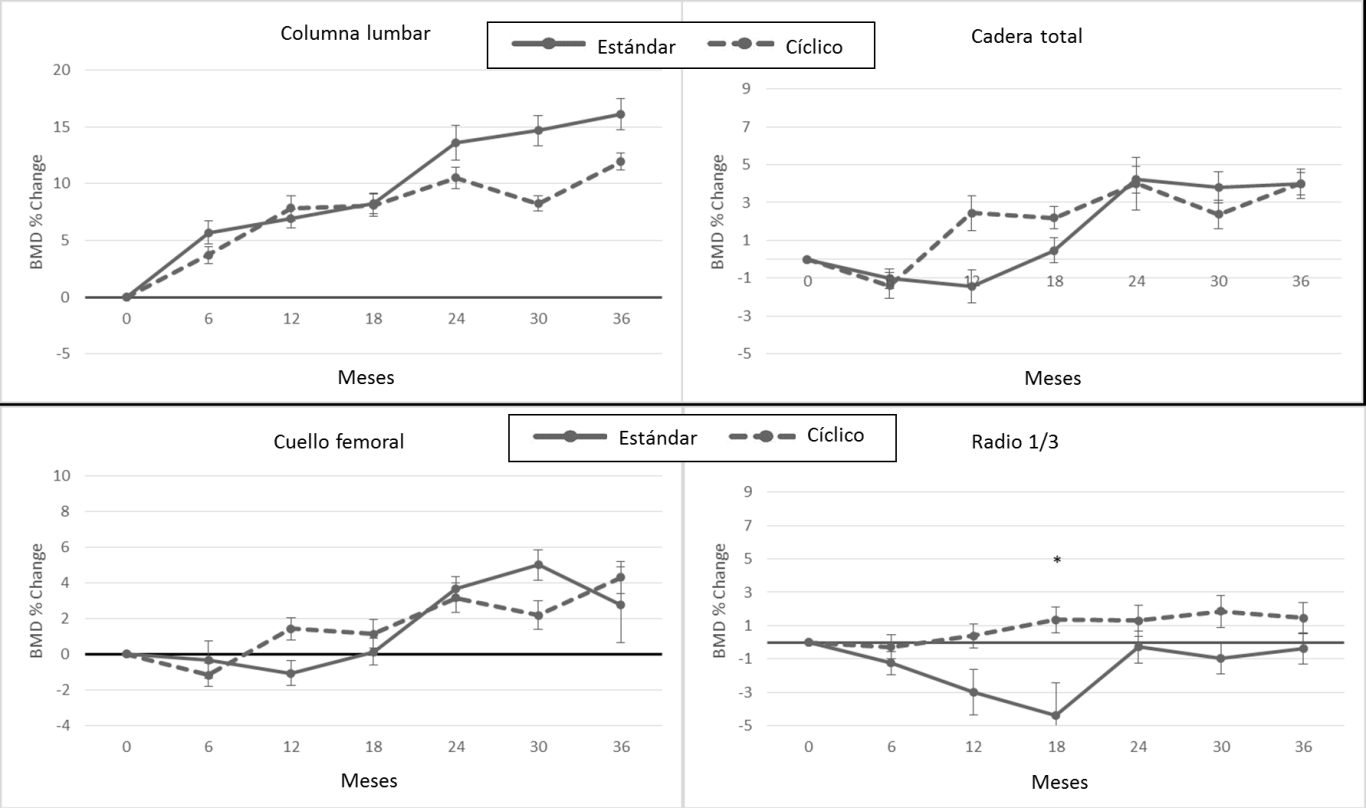
Fig 3: Evolución de la DMO
Estudios previos indican que el cese de Dmab después de dos o más tratamientos se asocia con un rápido aumento en el recambio óseo y una rápida pérdida de DMO. En este trabajo no se vio pérdida de DMO al regresar a TPD después de una sola inyección de Dmab, sin embargo, no se observaron mejorías ni en cadera ni columna a los 24-30 meses, después de la transición de Dmab a TPD. Esto es concordante con lo observado en los marcadores bioquímicos. Los aumentos de P1NP fueron similares en cada ciclo de TPD, mientras que los incrementos de CTX fueron mayores a los 12-18 meses y 24-30 meses en comparación con el primer ciclo a los 0-6 meses. La falta de Dmab podría evitar la estimulación de la formación ósea inducida por TPD, incluso después de sólo una ampolla de Dmab. Sin embargo, también es posible que 6 meses de TPD sea un período de tratamiento demasiado corto para mostrar un efecto beneficioso sobre la DMO del cuello femoral y la cadera total. No hubo aumento en la DMO en estos sitios durante los primeros 6 meses después del inicio de la TPD, incluso en ausencia de Dmab previo.
No se observó beneficio del régimen cíclico en ningún sitio a los 36 meses; de hecho, el incremento de la DMO de la columna vertebral fue ligeramente menor en las mujeres que recibieron tratamiento cíclico (12%) en lugar del tratamiento estándar (14%).
Es interesante observar que los incrementos de DMO observados a los 18 meses de tratamiento con Dmab, después de 18 meses de TPD, fueron importantes, especialmente en la columna vertebral y la cadera total. Estas ganancias de DMO parecen mayores que las observadas en otros estudios, cuando el alendronato fue administrado después de teriparatide o abaloparatide. Varios estudios sugieren que el tratamiento con Dmab aumenta la ganancia de DMO después de TPD en mayor grado que los bifosfonatos, siendo explicado por un efecto antirresortivo más potente de Dmab.
La mayoría de las mujeres en este ensayo estaban sanas, aparte de la osteoporosis. Esto podría afectar la posibilidad de generalización a pacientes con múltiples comorbilidades graves o que toman múltiples medicamentos. Además, para inscribirse en este estudio, fue necesario tener un período sustancial de tiempo libre de uso de bisfosfonatos. Estos resultados no se aplicarían a pacientes que recientemente recibieron un bisfosfonato o denosumab.
Aunque el régimen cíclico no mejoró la DMO en comparación con el estándar a los 36 meses, podría haber un beneficio de hasta 18 meses en los sitios esqueléticos altamente corticales (RAD y quizás cadera). Esto probablemente se deba a una reducción en la remodelación mediada por TPD y de la porosidad cortical como resultado del tratamiento con Dmab administrado a los 6 meses. Esta observación es potencialmente relevante en algunos pacientes con alto riesgo inminente de fractura, debido a una fractura no vertebral reciente. También se podrían considerar otros enfoques para optimizar la DMO cortical en estos pacientes, como la administración concurrente de ácido zoledrónico o Dmab con TPD.
Concluimos que la terapia cíclica con 6 meses de TPD seguida de 6 meses de Dmab podría ser prometedora para algunos pacientes, particularmente aquellos con muy baja DMO en sitios predominantemente corticales, ya que los resultados de la DMO parecen ser superiores durante los primeros 18 meses con la terapia cíclica. Sin embargo, en la actualidad, para la gran mayoría de los pacientes de alto riesgo, se deben utilizar secuencias de monoterapia estándar, con tratamiento anabólico durante 18-24 meses, seguido de una potente terapia antirresortiva durante varios años para lograr las ganancias esperadas de DMO y las reducciones esperadas de riesgo de fractura.
Copyrigth2019 ENDOweb. Citar este artículo: Régimen estándar versus cíclico con teriparatide y denosumab como tratamiento de la osteoporosis: un ensayo aleatorizado– 18 de Jun 2019

Comentarios (-)
Todavía no hay comentarios en este artículo. ¡Nos encantaría conocer tu opinión!