¿La tiroiditis de Hashimoto aumenta el riesgo de malignidad tiroidea?
22 de mayo 2019
Impact of Hashimoto Thyroiditis on Thyroid Nodule Cytology and Risk of Thyroid Cancer. Silva de Morais N, Stuart J, Guan H, et. al. J Endocr Soc. 2019 Mar 5;3(4):791-800. doi: 10.1210/js.2018-00427The
El impacto de la Tiroiditis de Hashimoto en la citología del nódulo tiroideo y el riesgo de cáncer de tiroides
Resumen:
Contexto: El impacto de la tiroiditis de Hashimoto (TH) sobre el riesgo de cáncer de tiroides aún no está claro. La presencia de una infiltración linfocítica crónica genera un ambiente que potencialmente podría llevar a la transformación neoplásica, y a su vez influye en la precisión de la evaluación diagnóstica.
Métodos: Se realizó un análisis de cohorte, prospectivo, de 9851 pacientes consecutivos con 21.397 nódulos â¥1 cm, entre 1995 y 2017. La definición de TH incluyó (i) nivel elevado de anticuerpos anti peroxidasa tiroidea (ATPO) y / o (ii) el hallazgos de heterogeneidad difusa en la ecografía y / o (iii) el hallazgo de tiroiditis linfocítica difusa en histopatología. Se determinó el impacto de la TH en la distribución de la citología y, en última instancia, en el riesgo de malignidad.
Resultados: A un total de 2651 pacientes (27%) se les diagnosticó TH, y se realizaron biopsias a 3.895 nódulos con TH y 10.168 nódulos sin TH. La prevalencia de citología indeterminada y maligna fue mayor en el grupo de TH versus no TH (indeterminado: 27.1% vs 23.3%, respectivamente, p < 0.001; maligno: 10.3% vs 6.8%, respectivamente, p < 0.001). En última instancia, el riesgo de que cualquier nódulo se mostrara maligno fue significativamente mayor en el contexto de la TH (riesgo relativo, 1,6; IC 95%, 1,44 a 1,79; p < 0,001), y se mantuvo cuando los pacientes con nódulos solitarios o múltiples se analizaron por separado (solitarios: TH vs no TH: 24.5% vs 16.3%; multinodulares: 22.1% vs 15.4%; p < 0.01).
Conclusión: La TH aumenta el riesgo de malignidad tiroidea en cualquier paciente que se presente para la evaluación de nódulos. Se debe utilizar la heterogeneidad ecográfica difusa y / o la positividad de ATPO para determinar los riesgos en el momento de la evaluación.
Comentario:
La tiroiditis de Hashimoto (TH) es la enfermedad autoinmune más común y la causa más frecuente de hipotiroidismo, afectando entre el 2% y el 15% de la población mundial. La patogenia de la TH implica un infiltrado inflamatorio crónico en la glándula tiroides como consecuencia de una pérdida de la tolerancia inmunológica. Ãsto conduce a la activación de respuestas inmunes celulares y humorales. Histológicamente, se caracteriza por infiltración linfocítica difusa de la glándula, con numerosos folículos linfoides y centros germinales, fibrosis y, en última instancia, atrofia del parénquima. Se ha demostrado que factores genéticos y ambientales, como la absorción de yodo en la dieta, contribuyen al desarrollo de la TH.
En 1893, Virchow propuso por primera vez la asociación entre la inflamación crónica y la formación de cáncer. A lo largo del siglo siguiente, esta hipótesis ha sido verificada a través de una multitud de enfermedades humanas, tales como la predisposición de los pacientes con colitis ulcerosa al adenocarcinoma de colon. Dada esta relación de causa y efecto, durante mucho tiempo se ha postulado que la TH también estaría asociada con un mayor riesgo de cáncer de tiroides. Aunque desde entonces numerosos estudios han investigado esta hipótesis, casi todos han sido confusos por sesgos de selección, métricas imprecisas y / o análisis retrospectivo. Por estas razones, la asociación entre la TH y el cáncer papilar de tiroides continúa siendo controvertida. Hasta la fecha, no se ha realizado un análisis amplio, imparcial y prospectivo para examinar esta importante pregunta.
Por definición, la TH es un diagnóstico histológico, aunque otros medios de diagnóstico han demostrado ser altamente predictivos de la enfermedad como la presencia de anticuerpos contra la peroxidasa tiroidea (ATPO), así como la identificación de un parénquima difuso heterogéneo en la imagen ecográfica de la glándula. Por lo tanto, utilizando una gran base de datos con seguimiento prospectivo de pacientes consecutivos vistos para estudio de sus nódulos, en este estudio se evaluó la asociación entre la TH y el cáncer de tiroides. Por separado, también se buscó determinar el impacto de la TH en la evaluación diagnóstica de nódulos, específicamente en la distribución de la citología preoperatoria.
La población de estudio incluyó 9.851 pacientes con 21.397 nódulos relevantes. Como se esperaba, la población era predominantemente femenina (83,9%) y tenía una edad media de 52,2 años. Dentro de la cohorte evaluable, se realizó PAAF (punción aspiración con aguja fina) a 14.063 nódulos.
La evidencia de la TH (serológica, ecográfica o histológica) se confirmó en 2.651 pacientes (27%) y dentro de este grupo un total de 3.895 nódulos fueron estudiados. Los 10.168 nódulos restantes se evaluaron en pacientes sin evidencia de TH.
La proporción de nódulos con citología indeterminada y maligna fue mayor en el grupo con TH que en el grupo sin TH. La citología indeterminada se obtuvo en el 27,1% de los pacientes con TH, en comparación con el 23,3% en el grupo sin TH. Se identificó de manera similar un aumento en la citología maligna en pacientes con TH (10,3 vs 6,8%) Ver Figura 1.
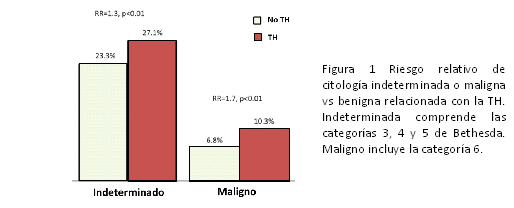
Finalmente, se evaluó la asociación entre la TH y el riesgo de malignidad en el contexto de una enfermedad nodular tiroidea clínicamente relevante. La frecuencia de un nódulo que demostró ser maligno fue mayor en pacientes con TH coexistente en comparación con aquellos sin (23.3% versus 15.9%; p<0.01). Este aumento de la prevalencia del cáncer se mantuvo cuando los pacientes con nódulos solitarios o múltiples se analizaron por separado, lo que sugiere un efecto de la propia TH. Ver Figura 2.
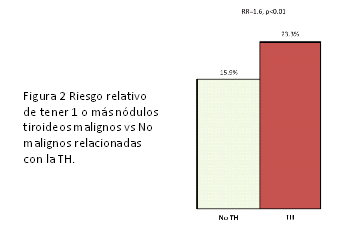
Dado el mayor riesgo de cáncer de tiroides en el contexto de la TH, también se investigó si tal malignidad mostraba signos de mayor agresividad. Se analizó la presencia de signos de invasión, metástasis locales o distantes, o el tamaño del tumor y no se identificaron diferencias significativas.
Al utilizar una definición clínica amplia y altamente traducible de TH, estos datos confirman un riesgo 45% mayor de que un nódulo tiroideo clínicamente relevante se convierta en maligno cuando esté presente este proceso inflamatorio crónico. El riesgo de que un nódulo sea maligno en el contexto de la TH fue casi uno de cada cuatro, sustancialmente mayor que en los pacientes sin la enfermedad.
Por otro lado, la evaluación diagnóstica de los nódulos tiroideos se ve afectada por la presencia de TH, incluso cuando el nódulo no es maligno, y debe esperarse un riesgo significativamente mayor de citología indeterminada. Juntos, estos datos proporcionan evidencia de que la TH se puede ver como un factor de riesgo para el desarrollo del cáncer de tiroides. La naturaleza prospectiva a gran escala de este análisis de cohorte de 20 años respalda la traducibilidad y durabilidad de estos hallazgos, aunque se requiere un análisis multivariado para comprender mejor si este factor de riesgo permanece independiente de otras variables.
Otros hallazgos importantes de este estudio fueron que el aumento del riesgo de cáncer atribuible a la TH se detectó en las personas con nódulos solitarios, así como en los nódulos que formaban parte de una glándula multinodular. Esto apoya la justificación de que la inflamación imparte un efecto de campo a través de la glándula. Y segundo, el tipo, tamaño y agresividad del cáncer detectado no difirió de aquellos con o sin TH. Por lo tanto, aunque la transformación o formación maligna parece estar afectada por la TH, el carcinoma papilar de tiroides (con mucho, el subtipo de cáncer más común) sigue siendo en general de bajo riesgo e indolente.
Ha habido un aumento mundial en el cáncer de tiroides diferenciado. De acuerdo con las últimas estadísticas, el número de casos nuevos de cáncer de tiroides fue de 14.5 por 100,000 hombres y mujeres por año durante el período de 2011 a 2015.
La mejoría en la detección de nódulos tiroideos ha sido implicada en esto, pero parece no explicar completamente este aumento. El aumento concomitante en la incidencia de TH en todo el mundo (quizás después de la suplementación con yodo) presenta otra explicación plausible y refuerza el concepto de que la inflamación crónica de la tiroides puede conducir a procesos neoplásicos.
El impacto de la TH en la evaluación diagnóstica de los nódulos tampoco es sorprendente. La TH está relacionada con una mayor tasa de resultados falsos negativos y positivos en la PAAF. Puede dar como resultado una atipia reactiva que simula cáncer papilar de tiroides, lo que puede resultar en un diagnóstico indeterminado en las muestras de PAAF. Además, la diferenciación entre neoplasias foliculares y TH puede ser difícil debido a que algunas características citológicas, como las células foliculares hiperplásicas y las células de Hürthle, se encuentran en ambos escenarios.
Las limitaciones de este estudio son varias. Primero, se estudiaron solo aquellos pacientes con al menos un nódulo tiroideo de 1 cm; por lo tanto, nuestros hallazgos no son extrapolables a la población general ni reflejan datos epidemiológicos con respecto a TH o cáncer de tiroides en una amplia variedad de población. Segundo, no se midió el nivel de ATPO en todos los pacientes; por lo tanto, no podemos evaluar la superposición de los hallazgos ecográficos y serológicos de la TH. En tercer lugar, la interpretación de la ecografía fue realizada por un solo radiólogo experto para la mayoría de los pacientes. Esto excluye la evaluación de la variabilidad entre evaluadores, que se sabe que existe. Y finalmente, se utilizaron diferentes ensayos de ATPO a lo largo de 20 años, posiblemente introduciendo cierta variabilidad en la definición de resultados positivos de bajo nivel.
En conclusión, la TH afecta de manera adversa la evaluación diagnóstica y aumenta el riesgo de malignidad tiroidea en cualquier paciente en quien se realice una evaluación de sus nódulos. La presencia de un patrón ecográfico difusamente heterogéneo o de positividad de ATPO puede usarse para la evaluación del riesgo de malignidad tiroidea en el momento de la evaluación del nódulo. Las investigaciones futuras deberían trabajar para dilucidar el impacto relativo de este hallazgo en relación con otros factores de riesgo conocidos, como la edad y el sexo.
Copyrigth2019 ENDOweb. Citar este artículo: ¿La tiroiditis de Hashimoto aumenta el riesgo de malignidad tiroidea?– 23 de May 2019

Comentarios (-)
Todavía no hay comentarios en este artículo. ¡Nos encantaría conocer tu opinión!